Здравствуйте уважаемые читатели моего блога!
Сегодня я хочу вам рассказать и показать фотографии такого заболевания как парапсориаз.
Парапсориаз – относительно нечасто встречающееся хроническое заболевание кожи, описанное еще в 1902 г. Под этим названием рассматривают заболевания, характеризующиеся признаками псориаза, красного плоского лишая, себорейной экземы, розового лишая и в основном проявляющимися узелками (папулами) и пятнистыми элементами.

Современная классификация парапсориаза включает крупно- и мелкобляшечную формы бляшечного парапсориаза, который часто называют просто парапсориаз, а также острую и хроническую формы лихеноидного парапсориаза, известные сегодня как парапсориаз лихеноидный и оспенновидный острый типа Мухи-Хабермана (pityriasis lichenoides et varioliformis acuta, PLEVA) и парапсориаз лихеноидный хронический тип Юлиусберга (pitiriasis lichenoides chronica, PLC) или каплевидный парапсориаз.
Несмотря на то, что гистологически (структурно) эти формы парапсориаза имеют некоторую схожесть, внешне (клинически) они очень разнообразны, и подходы к ведению пациентов с разными формами отличаются, поэтому их стоит рассматривать отдельно друг от друга.
Бляшечный парапсориаз
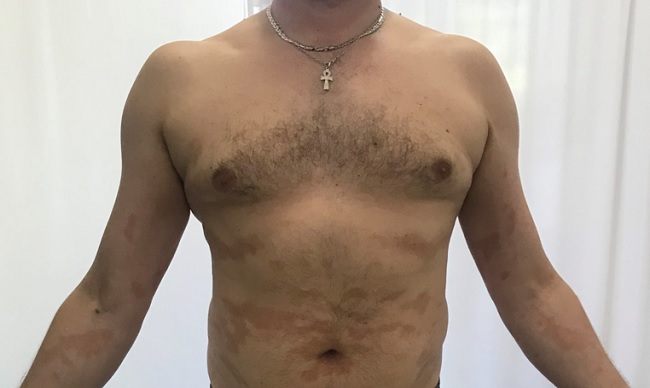
Крупнобляшечный и мелкобляшечный парапсориаз являются заболеваниями среднего и пожилого возраста (80%) с пиком заболеваемости на пятом десятилетии жизни. Иногда очаги возникают в детстве и могут ассоциироваться с лихеноидным парапсориазом. Мелкобляшечный парапсориаз чаще встречается у мужчин (3:1). Крупнобляшечный парапсориаз также больше распространён у мужчин. Обе формы встречаются у всех рас и в разных географических зонах.
Причины (этиология) парапсориаза неизвестны. Высказываются мнения о возможной роли инфекции (грипп, ангина, тонзиллит, стрептококковая инфекция и др.), нарушений функции эндокринной системы, изменений аллергической реактивности больных.
Важно! Крупнобляшечный парапсориаз рассматривают как доброкачественную форму такого злокачественного заболевания кожи, как Т-клеточная лимфома кожи, так как он может в нее трансформируется (переходит). И хотя во многих случаях в нее не переходит, необходимо постоянное динамическое наблюдение за такими пациентами.
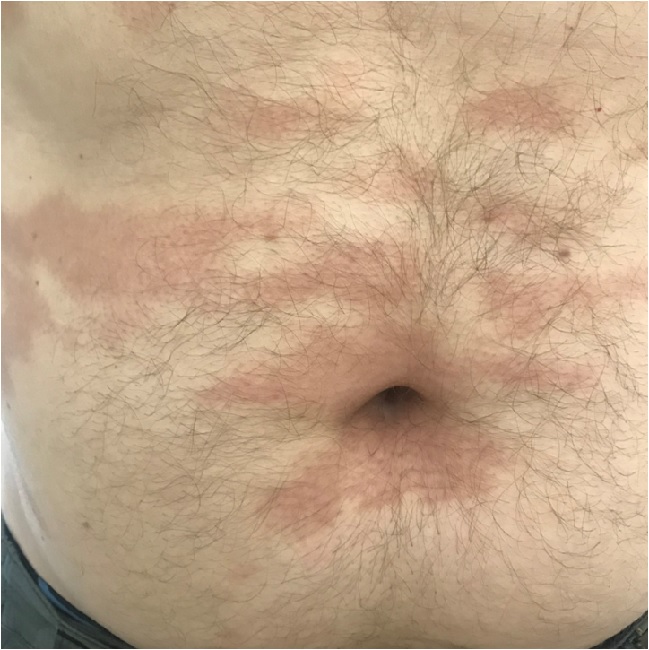
Клинически (внешне) крупнобляшечный парапсориаз характеризуется овальными, плохо отграниченными от здоровой кожи пятнами или очень тонкими бляшками диаметром от 3 до 10 см. Они обычно четко очерчены, но могут незаметно переходить в окружающую здоровую кожу.
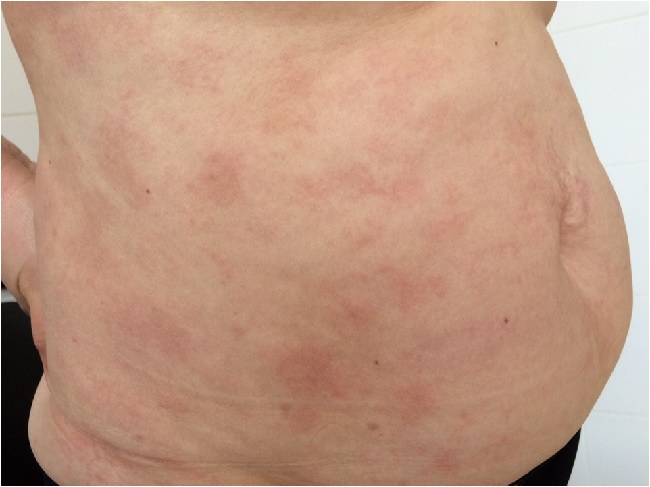
Окраска очагов варьирует от красно-синюшного до светло-коричневого. На поверхности высыпаний могут быть видны тонкие чешуйки.
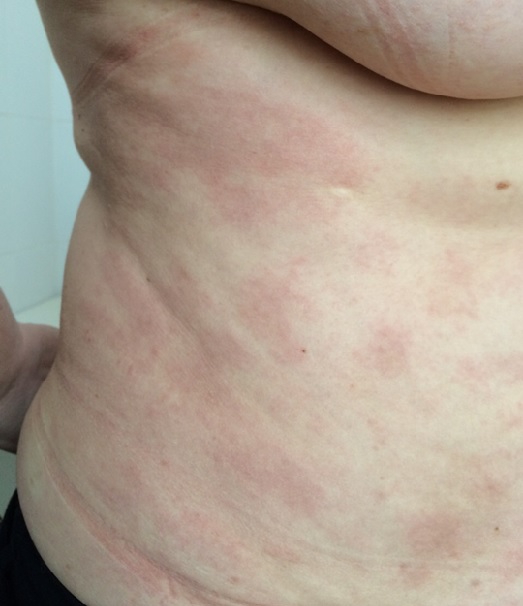
Процесс симметричный, бляшки локализуются на туловище, бедрах, ягодицах, молочных железах. Зуд отсутствует или незначительный. У части больных поверхность очагов бывает морщинистой, шероховатой и напоминает смятую папиросную бумагу.
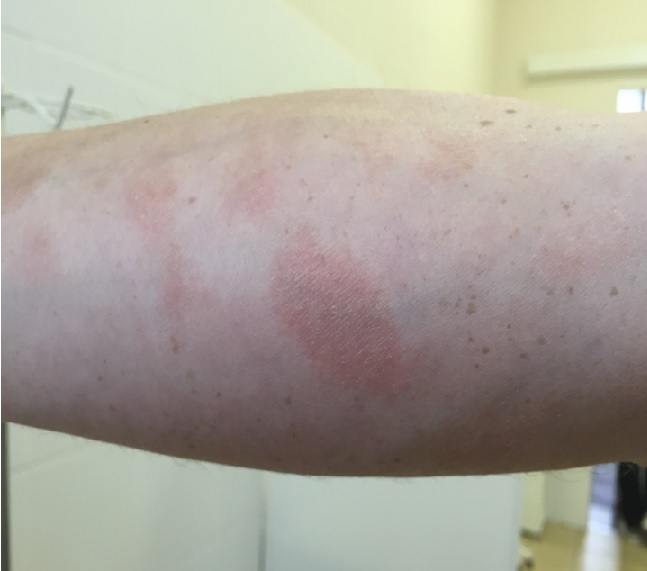
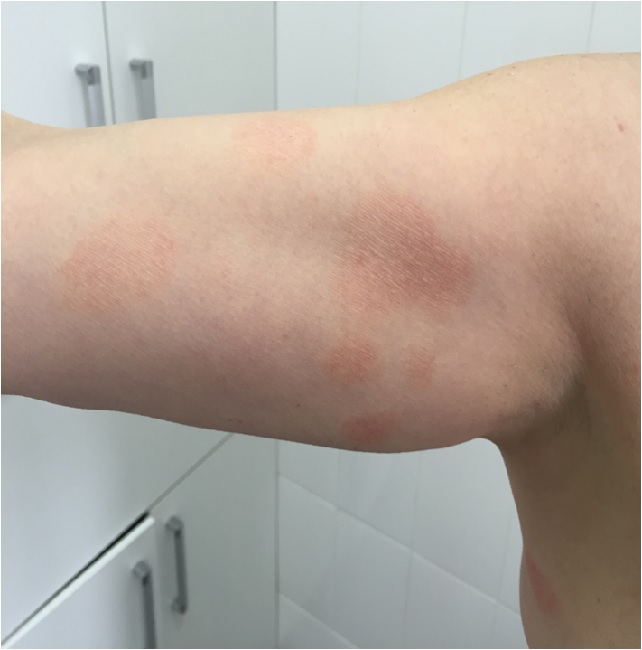
Мелкобляшечный парапсориаз развивается в виде округлых или овальных разрозненных пятен или очень тонких бляшек, главным образом на туловище.
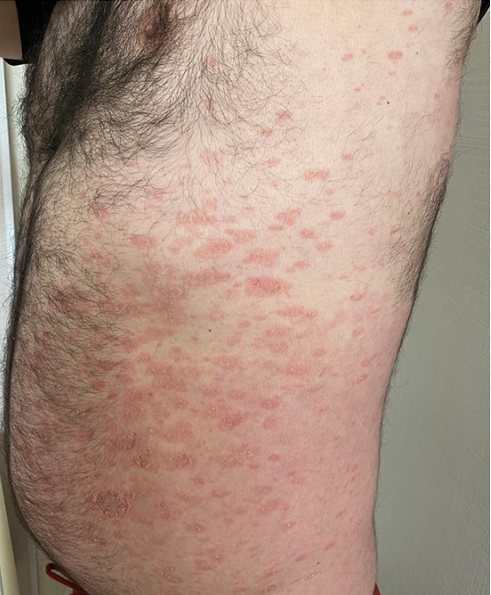
Очаги диаметром менее 5 см, бессимптомны, могут быть покрыты мелкими чешуйками. Окраска очагов также варьирует от красно-синюшного до светло-коричневого. Высыпания расположены вдоль кожных линий, а их внешний вид напоминает отпечатки пальцев, оставшихся после сильного надавливания.
Важно! В отличие от крупнобляшечного парапсориаза, мелкобляшечный парапсориаз в лимфому не трансформируется (не переходит).
Для диагностики бляшечного парапсориаза очень важно хорошее гистологическое (иммуногистологическое) исследование!
Как крупнобляшечный, так и мелкобляшечный парапсориз могут длиться от нескольких лет до десятилетий с незначительными изменениями. Примерно у 10-30% пациентов крупнобляшечный парапсориз переходит в лимфому кожи – злокачественное заболевание кожи.
Парапсориаз лечение
К сожалению, лечение бляшечного парапсориаза часто малоэффективно. Пациенты с мелкобляшечным парапсориазм могут не лечиться, а лишь смягчать кожу какими либо питательными средствами.
При крупнобляшечном парапсориазе рекомендуется интенсивная терапия местными кортикостероидными (гормональными) мазями с фототерапией (ПУВА-терапией). Цель данной терапии несколько избавить пациента от этих бляшек, сколько подавить заболевание и помешать его возможной трансформации в лимфому кожи. Пациенты должны находиться под постоянным наблюдением дерматолога, часто с повторными взятиями биопсии (кусочка кожи) для проведения иммуногистологического исследования.
Лихеноидный парапсориз
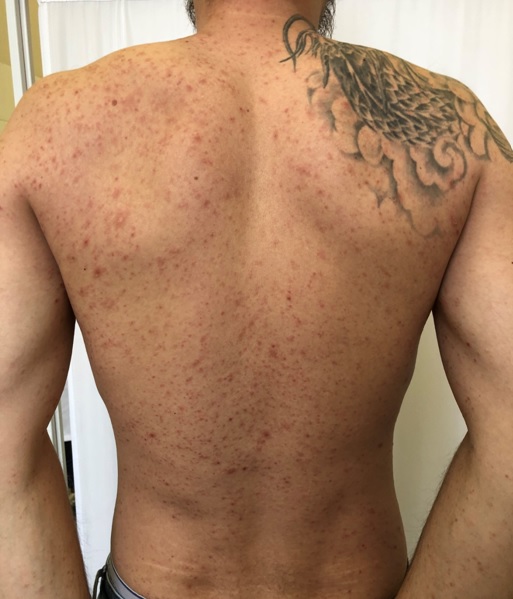
Лихеноидным парапсориазом чаще болеют дети и молодые взрослые, но заболевание может развиваться в любом возрасте.
Причина лихеноидного парапсориаза, как и бляшечного также не известна. Некоторые случаи могут ассоциироваться с инфекционными процессами вызванными токсоплазмами, вирусом Эпштейн-Барр, цитомегаловирусом, парвовирусом и вирусом иммунодефицита человека.
Клиническая картина острого и хронического лихеноидного парапсориаза часто сочетается, то есть присутствует одновременно или могут присутствовать на коже очаги, которые являются промежуточными ступенями между этими двумя заболеваниями.
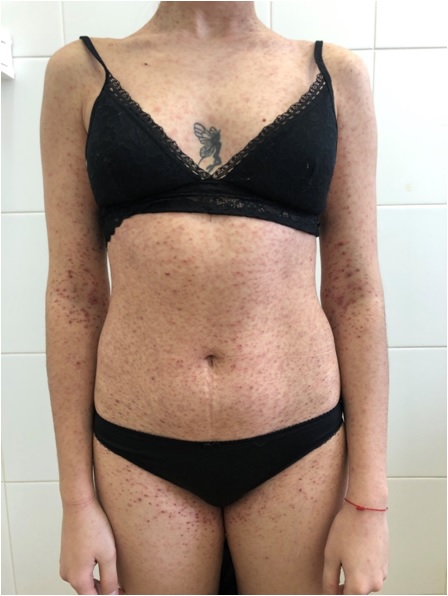
Очаги обычно бессимптомные, но могут ощущаться зуд и жжение, особенно в острых случаях при появлении новых высыпаний. Редко наблюдаются продромальные явления в виде головной боли, общей слабости и недомогания, субфебрильной температуры.
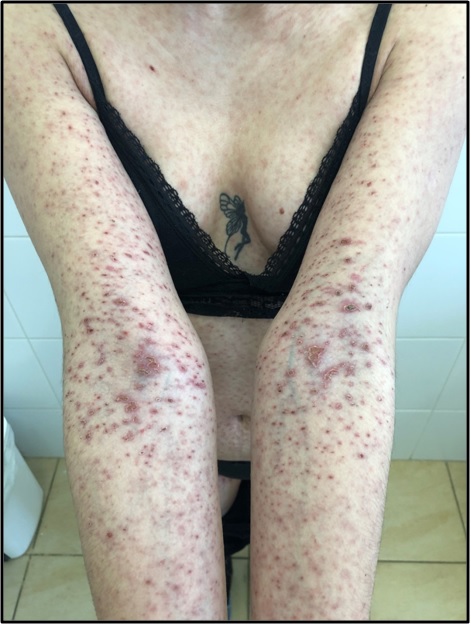
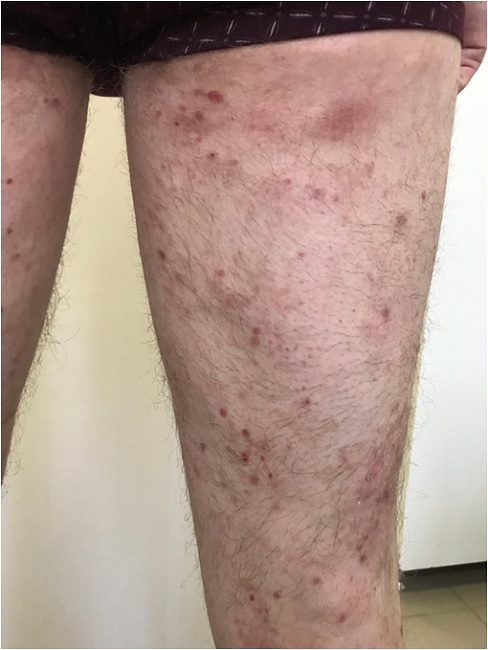
Острый лихенойдный парапсориаз характеризуется распространенным процессом на туловище и конечностях, а также на волосистой части головы, лице, кистях, стопах
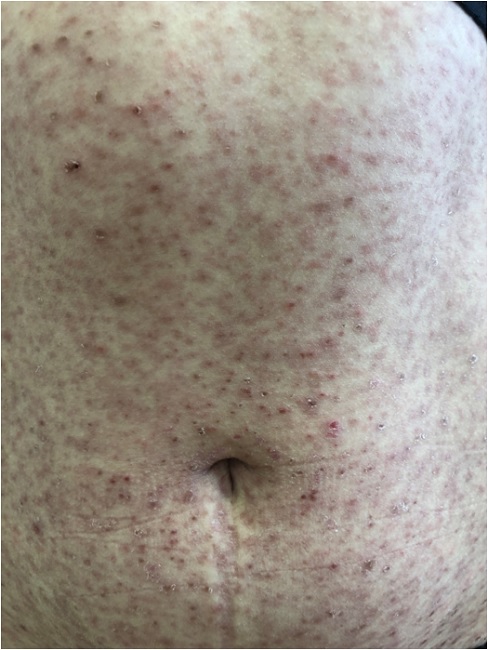
и представляет собой розовые узелки (папулы) диаметром около 5 мм, в центре которых образуются пузырьки (везикулы) и наблюдается геморрагический (сосудистый) некроз с формированием красно-коричневых корок, после отпадания которых, остаются маленькие штампованные рубчики. Также могут наблюдаться гнойнички (пустулы) и маленькие язвочки (эрозии).
Острые высыпания спонтанно регрессируют (полностью проходят) в период от нескольких недель до 6 месяцев, реже персистируют в течение нескольких лет или переходит в хроническое течение.
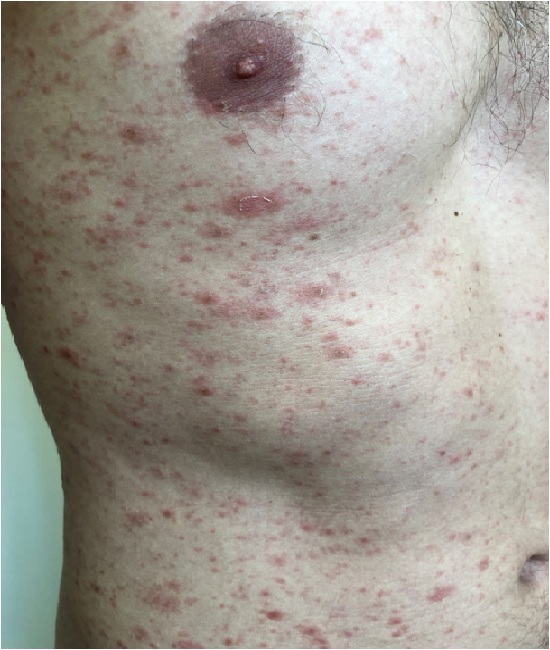
Классическая клиническая картина хронического лихеноидного парапсориаза несколько отличается от острого и характеризуется появлением маленьких (диаметром 3-10 мм) плотных узелков (папул) красно-коричневого цвета, покрытых довольно характерной чешуйкой, которая напоминает облатку – плотную, сухую чешуйку, прикрепленную в центре и отстающую по периферии. Описывают три характерных феномена: феномен облатки (при осторожном снятии чешуйки она отделяется целиком), феномен скрытого шелушения (при поскабливании поверхности высыпаний удается вызвать отрубевидное шелушение) и симптом пурпуры (при интенсивном поскабливании высыпаний появляются точечные кровоизлияния).
Через 3-4 недели папулы спонтанно уплощаются и регрессируют, оставляя пигментацию. Обычно в течение нескольких лет вслед за хроническим периодом наступают острые рецидивы заболевания. Трансформации в лимфому кожи не происходит.
Диагноз лихеноидного парапсориаза ставится на основе клинических и гистологических данных.
Лечение лихеноидного парапсориаза
Лечение лихеноидного парапсориаза очень разнообразно и индивидуально. Современная традиционная терапия основана на комбинации местных кортикостероидов (гормональных мазей) с фототерапией (ПУВА – терапия). Системные антибиотики используются вначале как препараты с противовоспалительного действия, а не как средства с антибактериальным эффектом. Чем острее клиническое течение заболевания и чем более тяжелее оно протекает, тем больше показаний для других методов лечения включающих такие препараты как метотрексат, преднизолон, ретиноиды, циклоспорин.
И в заключение своего рассказа хочу обратить ваше внимание, что для ведения таких пациентов нужна хорошая дерматологическая клиника, именно клиника, так как один врач дерматолог, принимающий в амбулатории, справиться с этими заболеваниями не сможет.
Например, часто даже для того что бы поставить диагноз чисто клинически (внешне) хорошо бы иметь мнение нескольких специалистов – консилиум.
Во-вторых, для подтверждения этого заболевания и наблюдения за ним требуется хорошая гистологическая лаборатория, где могут грамотно провести исследование биопсии (кусочка кожи) не только методом простой гистологии, но и иммуногистохимии. Это исследование является обязательным особенно при крупнобляшечном парапсориазе и в течение жизни может потребоваться и не один раз.
В-третьих, в лечении этих заболевание, помимо различных мазей и таблеток, часто требуется фототерапии – УФБ, ПУВА, а это специальные кабины, которые есть только в специализированных дерматологических клиниках.
Жду ваших комментариев и вопросов. Подписывайтесь на мою страничку.
Напоминаю вам, что вы так же можете задать мне личный вопрос на почту моего блога, в разделе индивидуальные консультации.
С уважением Константин Ломоносов.




